はじめに:なぜ糖尿病の薬はこんなに種類が多いのか?
「SU薬、DPP-4阻害薬、SGLT2阻害薬、GLP-1受容体作動薬……アルファベットばかりで、何がどう違うのか覚えられない!」
「なんでこの患者さんには3種類も4種類も糖尿病の薬が出ているの?」
新人薬剤師や若手薬剤師が、現場で最初にぶつかる大きな壁。それが「糖尿病治療薬の複雑さ」です。
とりあえず「どれも血糖値を下げる薬」としてカタカナやアルファベットを丸暗記してしまい、処方箋の裏にある医師の意図が読めずに悩んでいませんか?
実は、糖尿病の薬がこれほどまでに多く存在するのには、明確な理由があります。
それは、「患者さんごとに、血糖値が高くなっている原因(病態)が全く違うから」です。
この記事では、ただ薬の名前を暗記するのではなく、「患者さんの体の中で何が起きているのか(病態)」と「薬の働き」をセットで理解するための、最強の「全体マップ」をお渡しします。
これさえ読めば、明日からの処方解析と服薬指導の解像度が劇的に変わりますよ!
\ 添付文書にはない「現場の知恵」 /
1. 糖尿病の病態は2つ|インスリン分泌低下とインスリン抵抗性
薬の分類(カタカナの暗記)に入る前に、まずは敵(病態)を知りましょう。
「糖尿病」と一言で言っても、実は大きく分けて2つの全く異なるトラブルが起きています
(※ここでは最も一般的な2型糖尿病について解説します)。
難しく考える必要はありません。以下の「2つのパターン」のどちらか、あるいはその両方が混ざり合って血糖値が上がっているだけなのです。
① インスリン分泌低下(すい臓工場の疲れ)
血糖値を下げる唯一のホルモンである「インスリン」を、体が必要な分だけ作り出せていない状態です。
- 例えるなら:
インスリンを作る工場(すい臓のβ細胞)が疲れ切ってしまい、生産ラインがストップしかけている状態。 - 特徴(日本人に多い!):
日本人では、欧米人と比べてインスリン分泌能が相対的に低い(分泌低下タイプが目立つ)とされ、「痩せ型でも糖尿病」「高齢で数値があがる」といったケースが一定数みられます。
そのため、「全然太っていない(やせ型)のに糖尿病になってしまった」「高齢になってから数値が上がってきた」という患者さんは、主にこのパターンに当てはまります。
② インスリン抵抗性(細胞の鍵穴のサビ)
インスリンの量はしっかり出ている(工場は稼働している)のに、なぜか体がインスリンの言うことを聞いてくれない(効きが悪い)状態です。
- 例えるなら:
インスリンという「鍵」は持っているのに、細胞のドアの「鍵穴」がサビついていて、ドアが開かない(=糖を血液中から細胞内へ取り込めない)状態。 - 特徴(肥満型に多い!):
この鍵穴をサビさせる最大の原因が「内臓脂肪」です。
食べ過ぎや運動不足で肥満になると、悪玉の脂肪細胞がインスリンの働きを強烈に邪魔します。
いわゆる「メタボ体型・肥満型」の患者さんに多いパターンです。
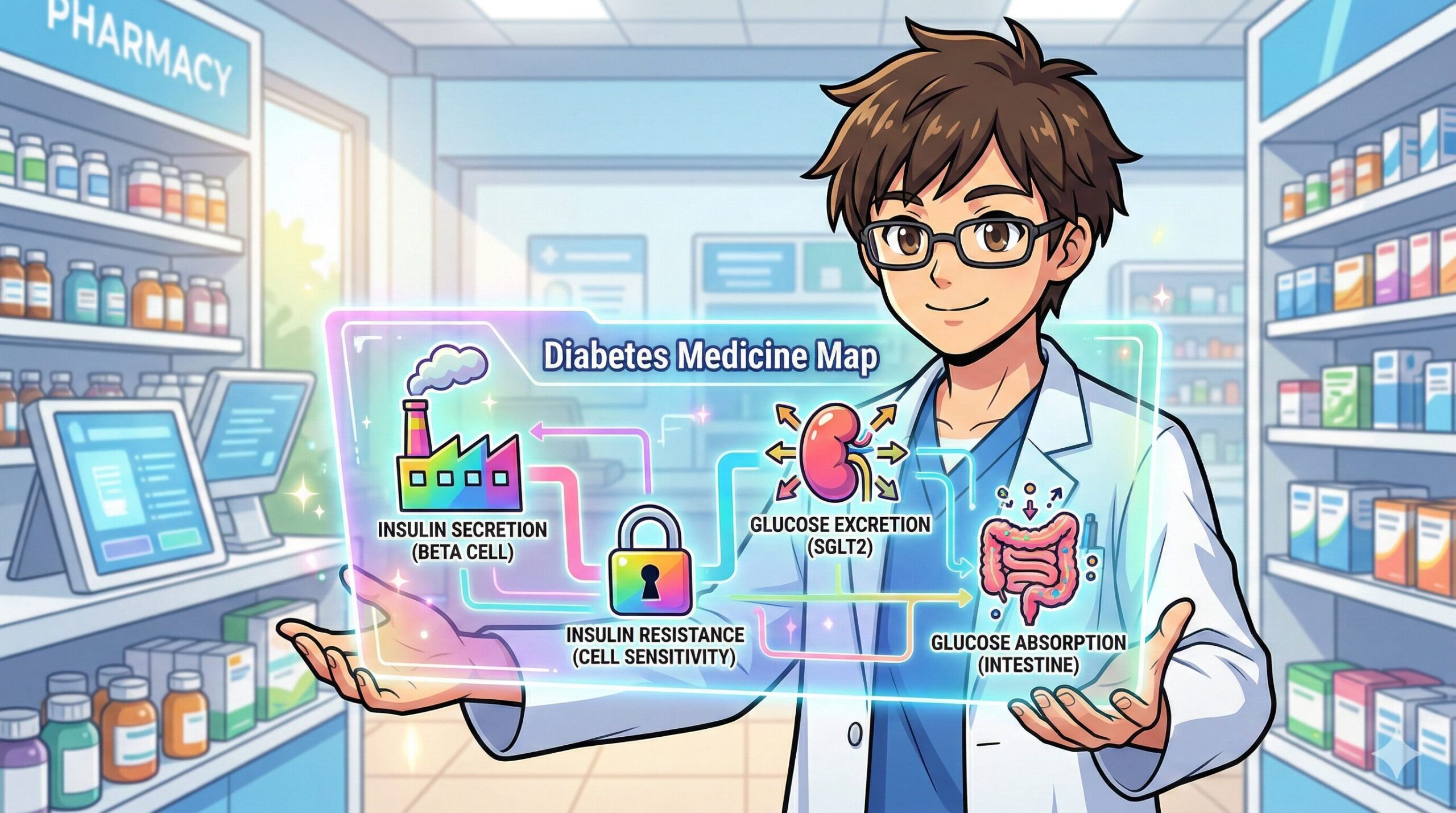
2. 糖尿病治療薬の4大分類|分泌促進・抵抗性改善・尿糖排泄・吸収遅延
患者さんの病態(工場が疲れているのか、鍵穴がサビているのか)が分かれば、あとは「どの作戦(アプローチ)で血糖値を下げるか」を選ぶだけです。
現在日本で使われている糖尿病の薬は、大きく分けて以下の「4つのアプローチ」に分類されます。現場の服薬指導で使える例え話と、「若手が絶対に押さえておくべき副作用の注意点」をセットで整理していきましょう!
アプローチ①:インスリンを「出す」薬(分泌促進系)
ターゲットは「すい臓工場」。疲れてインスリンの生産が落ちている工場に働きかけ、分泌を促す作戦です。
SU薬(アマリール等)・グリニド薬(シュアポスト等)
【イメージ】:疲れたすい臓工場を「ほら、もっと働け!」と直接ムチ打ってインスリンを絞り出すお薬。
【薬理作用】:すい臓β細胞の「ATP感受性K+チャネル」を閉鎖して細胞膜を脱分極させ、Ca2+を流入させることでインスリン分泌を強制的に促します。
【特徴】:強力に血糖値を下げますが、ご飯を食べていなくても問答無用でインスリンを出させます(※グリニドは効果が短いため「食直前」に飲みます)。
現場での注意点:
- 重症低血糖リスク: 圧倒的ナンバーワンです。シックデイ(食事が摂れない時)の自己判断での内服は命に関わります。
- 体重増加と工場の疲弊: インスリンは別名「肥満ホルモン」であり、体重増加を招きやすいです。長期間すい臓をムチ打ち続けると、最終的に工場が完全に壊れて効かなくなる(二次無効)リスクがあります。
DPP-4阻害薬(ジャヌビア、トラゼンタ等)
【イメージ】:血糖値が高い時(ご飯を食べた後)だけ「インスリン出してくださいね〜」と工場にお願いする、スマートな現場監督。
【薬理作用】:食事に応答して分泌されるホルモン「インクレチン」を分解する酵素(DPP-4)を阻害。インクレチンの寿命を延ばし、血糖依存的にインスリン分泌を促進します。
【特徴】:低血糖のリスクが極めて低く、安全に使いやすいため、処方頻度が高い「ベース薬」となりやすいです。
(※ただし、海外の推奨では、メトホルミンを基本薬として、合併症リスクや体重・低血糖リスクに応じてSGLT2阻害薬やGLP-1受容体作動薬を早期から選ぶ流れが主流です。)
現場での注意点:
- 消化器症状(便秘など): 比較的安全な薬ですが、人によっては便秘などの消化器症状がでることがあります。
- ※稀だが重大な副作用:急性膵炎や、皮膚に水ぶくれができる「水疱性類天疱瘡(すいほうせいるいてんぽうそう)」の初期症状にはアンテナを張る必要があります。
- 腎機能で用量調整が必要なものが多いです。
GLP-1受容体作動薬(リベルサス、オゼンピック等)
【イメージ】:DPP-4阻害薬よりさらに強力な現場監督。工場を動かすだけでなく、脳に「もうお腹いっぱいだよ」と語りかけて食欲まで抑えてくれる優秀な助っ人。
【薬理作用】:すい臓のGLP-1受容体に直接結合してインスリン分泌を促しつつ、胃の排泄遅延作用や、視床下部に働いて中枢性の食欲抑制をもたらします。
【特徴】:強力な血糖降下作用と「体重減少(ダイエット)効果」を併せ持ちます。
現場での注意点:
- 導入期の消化器症状: 飲み始め(打ち始め)に、強い吐き気、胃もたれ、便秘が高頻度で起こります。「最初はムカムカするかもしれませんが、徐々に慣れます」という事前指導が必須です。
あわせて読みたい
あわせて読みたい
アプローチ②:インスリンを「効かせる」薬(抵抗性改善系)
ターゲットは「サビついた細胞の鍵穴(肝臓や筋肉)」。インスリンは出ているのに効きが悪い患者さんに対して、鍵穴のサビを落として効きやすくする作戦です。
ビグアナイド薬(メトホルミン等)
【イメージ】:肝臓が勝手に糖を作り出すのをブロックしつつ、筋肉の鍵穴のサビを落として糖を吸い込ませる「インスリン抵抗性改善の王様」。
【薬理作用】:肝臓のAMPK(AMP活性化プロテインキナーゼ)などを活性化し、肝臓での「糖新生(新たに糖を作ること)」を強力に抑制します。
【特徴】:歴史が古く、安価で体重も増えにくいため、肥満型の第一選択薬です。
現場での注意点:
- 下痢・胃腸障害: 飲み始めに非常に多いです。少量から開始して徐々に増やすのが基本です。
- 乳酸アシドーシス(★超重要): シックデイ(発熱・脱水時)や、「造影剤」を使った検査の前後に飲み続けると、致死的な乳酸アシドーシスを起こす危険があります。
腎機能や脱水など条件によっては、造影検査の前後で一時休薬が必要になります。
あわせて読みたい
チアゾリジン薬(アクトス等)
【イメージ】:悪玉の巨大な脂肪細胞を、善玉の小さな脂肪細胞に作り変えることで、インスリンの邪魔者を排除するお薬。
【薬理作用】:脂肪細胞の核内受容体「PPARγ(ペルオキシソーム増殖因子活性化受容体γ)」のアゴニストとして働き、アディポネクチンを分泌する小型脂肪細胞への分化を促します。
【特徴】:インスリンの効き目は劇的に良くなりますが、副作用の管理がやや難しい薬です。
現場での注意点:
- 浮腫(むくみ)と体重増加: 体に水分を溜め込みやすくなります。そのため、心不全の患者さんには「禁忌」です。急激な体重増加や息切れがないか窓口での確認が必須です。
アプローチ③:糖を「捨てる」薬(尿糖排泄促進系)
ターゲットは「腎臓」。すい臓やインスリンの働きとは全く無関係に、物理的に糖を体の外へ追い出す逆転の発想の作戦です。
SGLT2阻害薬(フォシーガ、ジャディアンス等)
【イメージ】:血液中の余分な糖分を、腎臓のフィルターから「尿」としてドバドバ強制的に捨ててしまうお薬。
【薬理作用】:腎臓の近位尿細管に存在する「ナトリウム・グルコース共輸送体2(SGLT2)」を阻害し、原尿からのブドウ糖の再吸収を抑制して尿中へ排泄させます。
【特徴】:カロリーを捨てるので体重が減り、さらに心臓や腎臓を守る(心不全・CKD予防)という素晴らしいおまけ効果があるため、大ブームになっています。
現場での注意点:
- 尿路感染・性器感染症: 尿に糖が含まれるため菌が繁殖しやすくなります。「トイレを我慢しない」「清潔に保つ」指導が重要です。
- 脱水・体重減少: 尿量が増えるため脱水リスクが高まります。また、高齢者では体重減少が筋肉低下(フレイル)につながらないか、食事量・体重変化も含めて確認が必要です。
あわせて読みたい
アプローチ④:糖の吸収を「遅らせる」薬(糖吸収遅延系)
ターゲットは「小腸」。食後の急激な血糖値の上がり(スパイク)を防ぐための作戦です。
α-GI(ベイスン、ボグリボース等)
【イメージ】:腸の中で、炭水化物(糖)が細かく分解されて吸収されるのを「ちょっと待った!」と遅らせる関所のようなお薬。
【薬理作用】:小腸粘膜の微絨毛に存在する「α-グルコシダーゼ(二糖類を単糖類に分解する酵素)」を競合的に阻害し、糖の消化・吸収を遅延させます。
【特徴】:食事の糖が吸収される前にスタンバイしておく必要があるため、「絶対に『食直前』に飲まないといけない」という厳格なルールがあります(食後では意味がありません)。
現場での注意点:
- おなら(放屁)と腹部膨満感: 吸収されなかった糖が腸内細菌によって発酵し、ガスが大量に発生します。「おならが出やすくなりますが、薬が効いている証拠ですよ」と伝えると安心されます。
- 低血糖時の対応: もし低血糖が起きた際、砂糖(ショ糖)を舐めても、この薬が分解を邪魔するためすぐには回復しません。必ず「ブドウ糖」を摂るように指導します。
【番外編】ハイブリッド型:ツイミーグ(イメグリミン)
4つのアプローチのどれにも当てはまらない、新しいタイプの薬です。
【イメージ】: すい臓工場のメンテナンスをしつつ、細胞の鍵穴のサビも落とす「万能メンテナンス液」。
【薬理作用】: ミトコンドリアの電子伝達系に働きかけ、血糖依存的なインスリン分泌促進(工場)と、インスリン抵抗性の改善(鍵穴)の両方の作用を併せ持ちます。
【特徴】: 1剤で2つの病態にアプローチできるため、他の薬で効果不十分なケースで追加されやすいです。
現場での注意点:
- 併用時の低血糖: 単独では低血糖リスクは高くありませんが、SU薬やインスリン等と併用される場合は低血糖に注意が必要です。
- 消化器症状: 悪心や下痢などが報告されています。
その知識、今の職場で「宝の持ち腐れ」になっていませんか?
勉強熱心なあなただからこそ、今の環境に物足りなさを感じていませんか?「もっと服薬指導を深めたい」「最新システム導入店で対人業務に集中したい」……そんな理想の働き方は、実は環境を変えるだけで手に入るかもしれません。
- 服薬指導・臨床に注力できる求人多数
- 教育体制が整った大手・中堅薬局の裏情報
- 無理な転職勧誘なし、まずは相談だけでもOK
3. 処方意図の読み方|肥満型・やせ型で薬が変わる理由
第1章の「病態(工場と鍵穴)」と、第2章の「4大アプローチ」が頭に入っていれば、処方箋を見た瞬間に「ああ、この患者さんはこういう体質だから、医師はこの作戦を選んだんだな」と、処方の意図がパズルのように解けるようになります。
現場でよく見る「2つの典型的なパターン」でシミュレーションしてみましょう。
パターンA:「肥満型・メタボ体型」の患者さんの処方
【患者像】:食べ過ぎや運動不足で内臓脂肪が多く、体重が増え続けている50代男性。
【病態(根本原因)】:インスリンの「鍵穴がサビている(インスリン抵抗性)」状態。
【よく見る処方例】
- メトホルミン:第一選択としてサビついた鍵穴をこじ開けにいきます。
- SGLT2阻害薬:さらに尿から糖(カロリー)を捨てさせて体重減少を狙います。
- GLP-1受容体作動薬:脳に働きかけて強力に食欲を落としにいきます。
薬剤師としてのアセスメント:
「なるほど、すい臓工場はまだ動いているけど脂肪のせいでインスリンが効いていないんだな。だから『体重を増やさない・むしろ減らす薬(アプローチ②と③)』を中心に組み立てているんだ。服薬指導では、体重の変化や、SGLT2の脱水に注意して声かけしよう!」
パターンB:「やせ型・高齢」の患者さんの処方
【患者像】:昔から細身で、最近少しずつ食が細くなってきた70代女性。
【病態(根本原因)】:インスリン「工場の疲れ(分泌低下)」状態。
【よく見る処方例】
- DPP-4阻害薬:まずは安全第一。低血糖を起こしにくいマイルドな現場監督で工場を優しく動かします。
- SU薬(※低用量):DPP-4だけでは足りない場合、工場を少し直接刺激して補います。
- α-GI:食後の急激な血糖値上昇だけを抑えるために追加されます。
薬剤師としてのアセスメント:
「なるほど、日本人に多い『インスリンが出にくい体質』で、さらに高齢だから『絶対に低血糖を起こさせない安全な薬(アプローチ①と④)』で優しくコントロールしているんだな。間違ってもここでSGLT2を出して脱水や筋肉減少(サルコペニア)を起こさせないようにしているんだ。シックデイ対応や低血糖時のブドウ糖の持ち歩きをしっかり確認しよう!」
4. まとめ:薬の全体像が見えると、服薬指導が変わる
糖尿病の薬は、ただアルファベットを丸暗記しようとすると挫折します。
しかし、「すい臓工場が疲れているのか?(分泌低下)」「鍵穴がサビているのか?(抵抗性)」という病態と、「出す・効かせる・捨てる・遅らせる」という4つのアプローチを掛け合わせることで、驚くほどスッキリと全体像が見えてきます。
「これは血糖値を下げるお薬ですね」とただ薬を渡す薬剤師と、「今の〇〇さんの体質に合わせて、すい臓を休ませながら尿から糖を捨てるお薬が出ていますよ」と処方意図まで噛み砕いて説明できる薬剤師。患者さんがどちらを信頼するかは一目瞭然ですよね。
薬の全体像(マップ)を手に入れた皆さんは、今日から間違いなく後者の「選ばれる薬剤師」になれるはずです!
若手薬剤師におすすめの実践書
今回解説した「薬の分類」が頭に入ったら、次はそれを「実際の患者さんとの会話(服薬指導)」に落とし込むステップです。
「じゃあ、メトホルミンが出た患者さんにどうやって乳酸アシドーシスの初期症状をヒアリングするの?」「高齢者にSU薬が出た時、不安にさせずに低血糖の注意喚起をするには?」と、明日からのリアルな声かけに悩む若手薬剤師には、こちらの書籍が圧倒的におすすめです
📕 『薬剤師力がぐんぐん伸びる エキスパートが伝授 糖尿病フォローアップの勘所』
薬効の暗記だけでは身につかない、現場の先輩たちの「生きた服薬指導のフレーズ」や「ピンチを救うトリアージ術」が満載です。手元に一冊置いておくと毎日の投薬の自信が劇的に変わりますよ!リンク
薬剤師として、もう一歩深く学びたい方へ
日々の業務で、
「処方意図はなんとなく分かるけれど、自信を持って服薬指導までつなげきれない……」
と感じることはありませんか?
この記事で学んだ視点をさらに広げ、現場での不安を「確かな根拠」に変えてくれる実務直結の3誌を厳選しました。知識の積み重ねは、そのまま患者さんへの安心感につながります。
1. 調剤と情報
【服薬指導の引き出しを増やす】
新薬情報から服薬指導の具体的なフレーズまで、現場の「どう伝えるか」に直結する一冊。学んだ知識をすぐに実務のアウトプットへつなげたい方、指導の引き出しを増やしたい方におすすめです。
2. 月刊薬事
【処方の「根拠」を深く理解する】
「なぜこの薬なのか?」という医師の思考プロセスや、最新の治療指針を深掘り。処方解析の視点を一段引き上げ、根拠に基づいた疑義照会や服薬指導に役立ちます。
3. 月刊薬局
【特定領域を深く学び、強みに変える】
毎号ひとつのテーマ(疾患・病態)を徹底特集。この記事のテーマをもっと深く学びたい時や、苦手分野を克服して自分の強みにしたい時に頼りになる一冊です。
知識の積み重ねが、そのまま服薬指導の安心感につながります。
気になるテーマが載っている号があれば、ぜひチェックしてみてください。






コメント