はじめに:突然の電話でパニックにならないために
薬局で働いていると、こんな電話がかかってくることがあります。
「熱が出て、今日ずっとご飯が食べられていないんだけど、糖尿病の薬はどうしたらいい?」
ここで「とりあえず全部やめてください」と答えるのは、実は非常に危険です。
糖尿病薬には、“休薬が原則の薬” と “中止が危険な薬(特に基礎インスリン)” が混在しています。
この記事では、若手薬剤師がスマホに入れてカンペとして使える「休薬ルール早見表」と、電話口で必ず確認するべき「トリアージ3項目」をまとめます。
いざという時の判断基準として、ぜひ活用してください。
\ 添付文書にはない「現場の知恵」 /
シックデイとは?糖尿病患者に起きる「低血糖」と「高血糖」の二重リスク
シックデイ(Sick day)とは、糖尿病患者さんが発熱、下痢、嘔吐などで「普段通りの食事ができない状態」のことです。
この時、患者さんの体の中では2つの相反する危機が同時に起きています。
危機① 食事が取れず低血糖が起きやすい
シンプルに、ご飯(糖質)が体に入ってこない状態です。
この状態でいつも通りに血糖を下げる薬を飲めば、重篤な低血糖を引き起こしてしまいます。
危機② 感染ストレスで高血糖・ケトアシドーシスが起きやすい
実は、体が感染症という強いストレスにさらされると、アドレナリンやコルチゾールといった「ストレスホルモン」が大量に分泌されます。
これらはインスリンの働きを邪魔するため、「食べていないのに、血糖値が異常に跳ね上がる」という恐ろしい現象が起きます。
この2つのリスクを天秤にかけ、薬ごとに対応を変えるのが「シックデイ・ルール」です。
あわせて読みたい
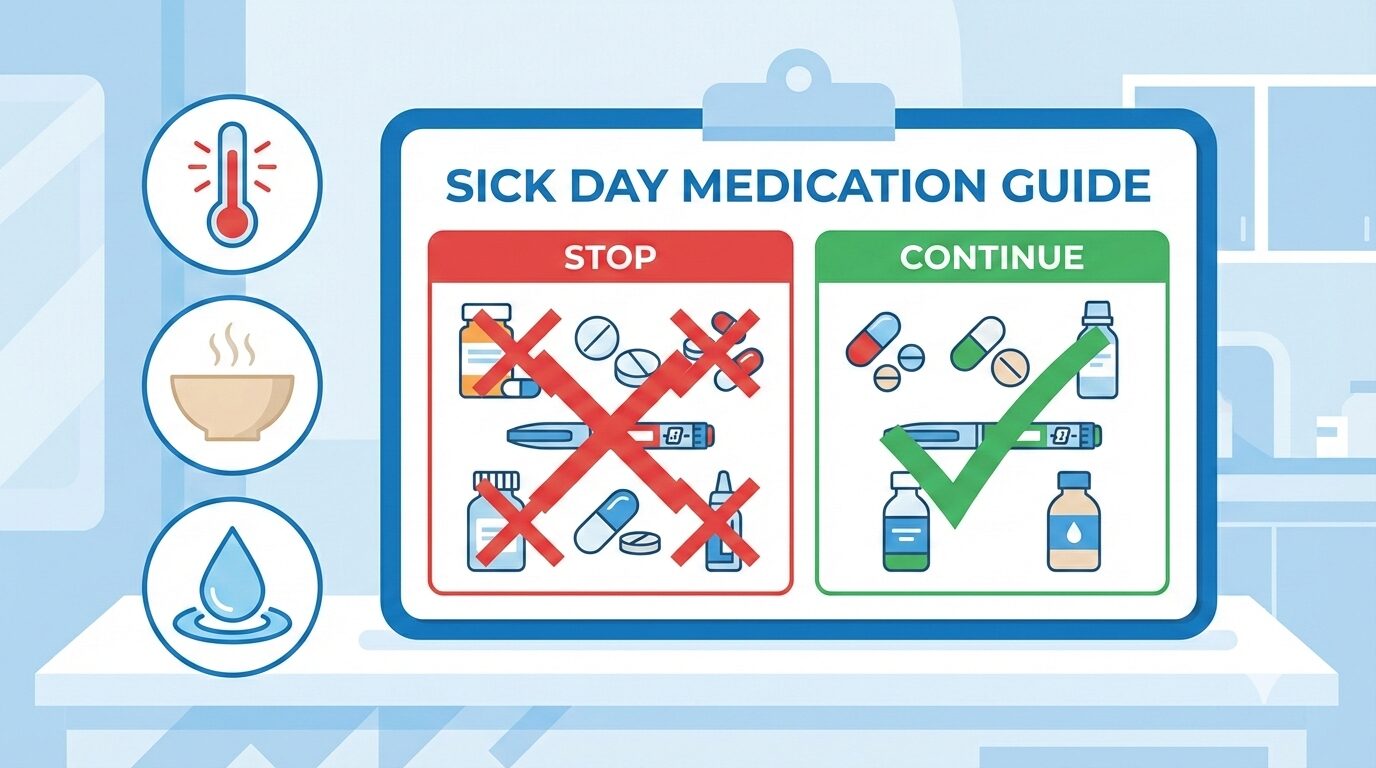
シックデイでまず休薬する薬(メトホルミン・SGLT2阻害薬)
ご飯が食べられない(水分も摂りにくい)時、真っ先に「中止」を指示しなければならない危険な薬です。
メトホルミン|脱水で乳酸アシドーシスのリスク
脱水状態や発熱時にメトホルミンを飲み続けると、致死率の非常に高い「乳酸アシドーシス」を引き起こすリスクが激増します。
食事量が普段の半分以下になったり、水分が十分に摂れない場合は、迷わず【原則休薬】となります。
乳酸アシドーシスを疑う初期症状(電話でここを確認!)
「強い吐き気や腹痛」「異常な筋肉痛やこむら返り」「極端なだるさ」「息苦しさ(過呼吸)」。
シックデイ(ただの胃腸炎など)の症状と似ていますが、そこに「筋肉痛」や「息をハァハァしている(呼吸苦)」が伴う場合は一発で赤信号です。すぐに救急受診を促してください。
SGLT2阻害薬|脱水+正常血糖ケトアシドーシスに注意
SGLT2阻害薬(フォシーガ、ジャディアンス等)は尿から水分も強制的に出してしまうため、脱水に拍車をかけます。
さらに、糖質が不足している状態で飲むと血液が酸性に傾く「正常血糖ケトアシドーシス」を起こす危険性があるため、こちらも【絶対休薬】が基本です。

食事量で調整する薬(SU薬・グリニド薬など)
SU薬・グリニド薬|“食べないのに飲む”が最も危険
アマリールやシュアポストなど、膵臓からインスリンを無理やり出させる薬です。
食事が摂れない状態で飲めば、ダイレクトに重症低血糖に繋がります。
※注意:薬剤師の電話対応で一番事故が起きやすいポイントです。
「半分食べられたら半量にする」等の減量は“医師の事前指示がある場合のみ”可能です。
指示がない場合は自己判断で減量させず、【原則は休薬 ⇨ 受診相談】とするのが安全です。
α-GI|食べないなら意味がない(胃腸症状にも注意)
ベイスンやボグリボースなどは「食後の糖の吸収を遅らせる薬」なので、そもそもご飯を食べないなら飲む意味がありません。
休薬でOKです。
シックデイでも中止しない薬(特に基礎インスリン)
ここが患者さんが一番間違えやすく、命に関わる最大のポイントです。
基礎インスリンは原則中止しない|DKA予防が最優先
「ご飯を食べていないから…」と基礎インスリン(トレシーバ、ランタス等)までやめてしまうと、体の中のインスリンが完全に枯渇し、致命的な「糖尿病ケトアシドーシス(DKA)」を引き起こします。
※ただし「自己判断で増量」はしないこと!怖いからと多めに打つと後で重症低血糖になります。
「いつも通り打つ」が基本ですが、すでに低血糖がある場合や全く食べられない場合は、早めに受診相談を促してください。
追加インスリンは食事量に合わせて調整(自己判断に注意)
超速効型などの追加インスリンは、食事の量に合わせて減らす・やめる等の調整が必要です(これも事前の医師の指示に基づきます)。
週1回インスリン(アウィクリ)使用中は早めの受診相談が基本
最近話題のアウィクリは、体内に“1週間分の基礎インスリンが貯まっている”設計のため、シックデイ当日に自己判断で微調整しにくい薬です。
アウィクリ使用中に食事・水分が取れない場合は、放置せず早めの受診相談が必須になります。

【早見表】シックデイ時の休薬ルール一覧(薬剤師の電話対応カンペ)
現場での電話対応時にパッと見て判断できるよう、受診を急がせる「赤信号」も含めた早見表を作成しました。
スマホに保存して活用してください。
| 薬剤の系統(代表薬) | シックデイ時の対応 | 受診を急がせる目安(赤信号) |
|---|---|---|
| ビグアナイド薬(メトホルミン等) | 【休薬】 | 脱水症状、呼吸苦、強い倦怠感 |
| SGLT2阻害薬(フォシーガ等) | 【休薬】 | 嘔吐、腹痛、強いだるさ(ケトアシドーシス疑い) |
| SU薬・グリニド薬(アマリール等) | 【休薬】※事前指示があれば減量可 | 冷や汗、ふるえ、意識がぼんやりする(低血糖対応+受診) |
| GLP-1受容体作動薬(リベルサス等) | 【原則:症状次第】食べられない/嘔吐が強いなら休薬 | 激しい嘔吐や下痢による脱水悪化 |
| チアゾリジン・DPP-4阻害薬 | 【基本は継続】 | 食事の影響は少ないが、全身状態の悪化時 |
| 基礎インスリン(持効型) | 【原則継続】 | 自己判断で中止してしまった場合、血糖値が異常に高い場合 |
電話対応で必ず聞く3つの質問(脱水・摂食量・嘔吐下痢)
知識があっても、電話口で患者さんから正確な状況を聞き出せなければ、正しい判断や医師への報告はできません。
電話が来たら、以下の3つを必ず確認してトリアージしてください。
① 水分摂取と尿量(脱水の評価)
「お水などの水分は摂れていますか? お小水(尿)は出ていますか?」
⇨ 一番危険な「脱水」の評価です。水分すら摂れていない、尿が出ていない場合は赤信号。すぐに医療機関の受診を促します。
② 食事量(普段の何割?糖質が取れている?)
「お食事は、普段を10とすると何割くらい食べられましたか?」
⇨ 「低血糖」リスクの評価です。うどんやおかゆ等の「糖質」が摂れているかも確認し、薬の調整(または休薬・受診)の判断材料にします。
③ 嘔吐・下痢(吸収低下+脱水悪化)
「下痢や吐き気、嘔吐はありますか?」
⇨ 激しい嘔吐が続いている場合は、そもそも経口薬が吸収されないうえに脱水が急激に進むため、全休薬+点滴目的の受診が必要になるケースが多いです。
その知識、今の職場で「宝の持ち腐れ」になっていませんか?
勉強熱心なあなただからこそ、今の環境に物足りなさを感じていませんか?「もっと服薬指導を深めたい」「最新システム導入店で対人業務に集中したい」……そんな理想の働き方は、実は環境を変えるだけで手に入るかもしれません。
- 服薬指導・臨床に注力できる求人多数
- 教育体制が整った大手・中堅薬局の裏情報
- 無理な転職勧誘なし、まずは相談だけでもOK
まとめ|“平時の一言”がシックデイ事故を防ぐ
シックデイの対応で最も重要なのは、患者さんが体調を崩す前(平時の投薬時)に、事前準備をしておくことです。
電話が来てから慌てるのではなく、普段の服薬指導で
「このお薬(メトホルミンやSGLT2など)を飲んでいる時に熱が出たら、いったん飲むのをやめて、すぐクリニックか薬局に電話してくださいね」
と一言添えておけるかどうかが、真の薬剤師力です。
💡 若手薬剤師におすすめの実践書
今回解説した「シックデイルール」のように、糖尿病の治療は薬を渡して終わりではなく、その後の体調変化にどう対応するかが全てです。
「じゃあ普段の窓口で、患者さんにどう事前説明しておけばいいの?」
「電話相談を受けた後、次回の来局時はどうフォローすればいい?」
と、実際の声かけや対応に悩む若手薬剤師には、こちらの書籍が圧倒的におすすめです👇
📕 『薬剤師力がぐんぐん伸びる エキスパートが伝授 糖尿病フォローアップの勘所』
薬効の暗記だけでなく、目の前の患者さんのピンチを救う「現場のリアルな対応力」が身につく名著です。
これからの季節、手元に置いておくと絶対に重宝しますよ!
いざという時、この記事の早見表と3箇条のヒアリングを使って、落ち着いて対応してみてくださいね!
薬剤師として、もう一歩深く学びたい方へ
日々の業務で、
「処方意図はなんとなく分かるけれど、自信を持って服薬指導までつなげきれない……」
と感じることはありませんか?
この記事で学んだ視点をさらに広げ、現場での不安を「確かな根拠」に変えてくれる実務直結の3誌を厳選しました。知識の積み重ねは、そのまま患者さんへの安心感につながります。
1. 調剤と情報
【服薬指導の引き出しを増やす】
新薬情報から服薬指導の具体的なフレーズまで、現場の「どう伝えるか」に直結する一冊。学んだ知識をすぐに実務のアウトプットへつなげたい方、指導の引き出しを増やしたい方におすすめです。
2. 月刊薬事
【処方の「根拠」を深く理解する】
「なぜこの薬なのか?」という医師の思考プロセスや、最新の治療指針を深掘り。処方解析の視点を一段引き上げ、根拠に基づいた疑義照会や服薬指導に役立ちます。
3. 月刊薬局
【特定領域を深く学び、強みに変える】
毎号ひとつのテーマ(疾患・病態)を徹底特集。この記事のテーマをもっと深く学びたい時や、苦手分野を克服して自分の強みにしたい時に頼りになる一冊です。
知識の積み重ねが、そのまま服薬指導の安心感につながります。
気になるテーマが載っている号があれば、ぜひチェックしてみてください。




コメント